ABC om Addisons sjukdom.
Se tidiga tecken från “Fråga Doktorn”!
Nu finns binjurebarksvikt/Addisons sjukdom med som riskgrupp i
Socialstyrelsen lista.
Covid-19 och kortisonbehandling vid Addisons sjukdom.
Patienter som redan innan Covid-insjuknande har Addisons sjukdom/kortisolbrist tar sedvanligt högre dos enligt schema för feber och infektion. Vid svår Covid behövs Solu-Cortef och natriumdropp. Därutöver “extra Covid-kortison” ges när prover visar att det finns onormal inflammation. Utöver den förhöjda Addisondosen ges gängse dos, ca 6 mg dexametason eller betametason 4 mg x 1, i tio dagar vid covidhyperinflammation.
Ladda ner pdf här!
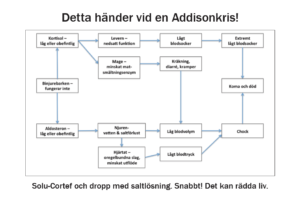
Medicinera
Lyssna här på forskare, professor och endokrinolog Olle Kämpe!
Kortisolbrist är ett livshotande tillstånd.
Behandla först och invänta provsvar sedan. Så ser rekommendationerna ut för läkare som möter patienter med misstänkt kortisolbrist. “Alla förstår att man inte kan leva utan lungor och hjärta som slår, men en hel del läkare förstår inte att vi bara kan leva en kort stund utan kortisol. Medvetenheten måste ökas” , sade professor Anna-Lena Hulting, endokrinolog, vid Medicinska Riksstämman.
Ladda ner krisschema här som pdf!
kort
Det finns olika former av kortisolbrist (Läs mer här!), den mest kände patienten var John. F. Kennedy som led av Addisons sjukdom. Han uppvisade de typiska symtomen som läkare bör vara observanta på, exempelvis ökad pigmentering, vilket av samtida medier misstogs för tecken på hälsa. Viktnedgång, yrsel, salthunger, ostostatism och muskelsvaghet är några typiska symtom. I Sverige finns omkring 1500 patienter med Addisons sjukdom och 50 nya insjuknar varje år. De måste under resten av livet behandlas med kortison. Och vid olika typer av kriser, exempelvis en mindre skada, en infektion, en förlossning eller operation, måste dosen ökas. Den vanliga vinterkräksjukan kan få dramatiska konsekvenser för en patient med Addisons. “En Addisonpatient som kräks måste omedelbart till sjukhus för intravenös behandling” sade Sophie Bensing från Karolinska Universitetssjukhuset i Solna.
Utdrag ur Läkarsällskapets medlemstidning 1/2014
Läs consensus utfärdat av Professor Eystein Huseby!
Läs här!
Kortisonbehandling är livsviktig för patienter med Addisons sjukdom/binjurebarksinsufficiens även när de ligger på vårdavdelning.
Patienter med binjurebarksinsufficiens som inte får ett regelbundet och tillräckligt tillskott av hydrokortison kan snabbt hamna i Addisonkris och avlida. Förloppet påskyndas dessutom av många sjukdomstillstånd och även av vissa undersökningar och ingrepp. Därför är det viktigt att noggrant observera patienter med binjurebarksvikt och rådgöra med endokrinolog vid minsta osäkerhet. Kortisonbehandlingen påverkar all annan behandling.
Inga biverkningar.
Binjurebarksinsufficiens kan bero på olika saker som Addisons sjukdom, sjukdomar i hypofysen eller vid långvarig kortisonbehandling med hög dos mm.
Gemensamt för patienter med binjurebarkinsufficiens är att en kortvarig hög dosering av kortison ger inga biverkningar.
Däremot för låg dos kan få katastrofala följder.
Vid akutvård.
När en patient med Addisons sjukdom uppsöker akutvård, till exempel vid benbrott, hjärtproblem eller annan sjukdom måste man se till att patienten får tillräckligt med hydrokortison och eventuellt dropp innan man tar sig an grundorsaken till det akuta besöket. Patienten kan på grund av sitt ofta påverkade allmäntillstånd inte förväntas ha initiativkraft till att påpeka behov av extra kortison.
Fräscha upp dina kunskaper när patienten läggs in.
Patienter med Addison är sällsynta. Därför är det viktigt att fräscha upp kunskaperna om binjurebarksinsufficiens och kortisonbehandling hos all ansvarig personal i samband med att patienten läggs in på vårdavdelningen. (Läs mer här!)
Viktigt att fråga hur patienten mår.
Ett enkelt och ofta effektivt test för att bedöma korrekt hydrokortisondos är att fråga patienten: ”Hur mår du just nu?”.
Vid Addisonkris.
Indikationer på omedelbar bolusdos av hydrokortison (Solu-Cortef 100 mg) och NaCl dropp är: kräkning, lågt blodtryck och medvetslöshet. Indikationer på att kortisondosen behöver justeras uppåt är yrsel, illamående, magsmärtor och huvudvärk.
Dygnsdosen hydrokortison kan komma att variera. Dosen måste justeras efter patientens behov. Patienten kan behöva mycket högre doser hydrokortison under vistelsen här på avdelningen.
Rådgör med en endokrinolog vid dessa symptom:
• lågt blodtryck • huvudvärk • magvärk • illamående • yrsel
Vid kräkning, trauma, feber och infektion behöver patienten mer kortison. Då kan det behövas Solu-Cortef 100 mg och dropp med koksaltlösning.
Kräkning kan vara tecken på en livshotande Addisonkris.
Då behöver patienten genast och undantagslöst Solu-Cortef 100 mg och NaCl dropp!
Viktig information om Addisons sjukdom / binjurebarksinsufficiens.
Vissa undersökningar och ingrepp kan vara farliga för patienter med binjurebarksinsufficiens om man inte tillför extra hydrokortison. Vid mindre ingrepp kan det räcka med att personen själv tar extra hydrokortisontabletter, men ibland behövs mer och då i form av Solu-Cortef intravenöst alternativt intramuskulärt. Ibland behövs även dropp med koksaltlösning.
Koloskopi eller röntgen med kontrast
Dagen innan undersökningen: Kraftig laxering inför en undersökning kan innebära fara för en Addisonsjuk, som borde stå under uppsikt och öka sitt kortison efter rekommendationer från en endokrinolog. Strax innan undersökningen: 100 mg Solu-Cortef innan undersökningen och sedan dubbel dos hydrokortisontabletter efter vid tid för den vanliga dosen, för att sedan återgå till normal dos.
Endoskopi och gastroskopi
100 mg Solu-Cortef bör ges precis innan undersökningen och dubbel dos hydrokortison tabletter efteråt vid tid för den vanliga dosen, för att sedan återgå till normal dos.
Vid operation
100 mg Solu-Cortef intravenöst och dropp med koksaltlösing innan sövning, för att sedan få kortison i droppet under operationen. Efter operationen, Solu-Cortef var 4–6:e timme och dropp tills det går att äta och dricka. Dubbel dos av hydrokortisontabletter de närmaste 48 timmarna med ersättning av Florinef för att sedan successivt gå tillbaka till den normala dosen.
Man bör alltid rådgöra med en endokrinolog inför en operation.
Mindre operation med lokal bedövning
100 mg Solu-Cortef intramuskulärt före bedövning. Dubbel dos 12–24 timmar efter.
Olycka med kroppskada
Om en Addisonsjuk kommer in med en allvarlig kroppsskada är det viktigt att personen snabbt får i sig hydrokortison och dropp för att undvika chock.
Ett brutet ben eller arm, liksom brännskada eller blödning, kan snabbt få livshotande konsekvenser för en Addisonsjuk. Hydrokortison och dropp är extra viktigt för den Addisonsjuke, för att undvika en Addisonkris med cirkulationssvikt.
Dosering av hydrokortison
Det är viktigt att ordinera rätt dos hydrokortison, hur ofta man bör ta sin dos och vilken typ av hydrokortison. Det har visat sig att vissa generiska hydrokortison inte fungerar på alla. En del kan bli riktigt sjuka om de tar fel. Dessutom är det viktigt att hitta rätt dos och hur ofta man bör ta sitt hydrokortison. De flesta mår bäst av att fördela sin dygnsdos 3-4 ggr dagligen. En del tar sista tabletten vid 4-tiden på eftermiddagen, men andra tar tabletten senare. En del vaknar vid 4-tiden och tar sin morgondos medan andra tar den innan de skall stiga upp. Det är viktigt att alltid lyssna och vara lyhörd hur patienten mår. Vad som kan ändras för att patienten skall må bättre. Om ett hydrokortison inte verkar få patienten att må bra kan man med fördel byta till ett annat hydrokortison, även om man inte kan finna orsak i själva beredningen av hydrokortisonet.
Se filmen om Addison! Mikaela, Emelie, Annika, Max och Anna berättar om före och efter diagnos.
Se här!
Se filmen om Martins insjuknande i Addisons sjukdom här!
Se filmen om Addison! Mikaela, Emelie, Annika, Max och Anna berättar om före och efter diagnos.
Se här!
Ur Läkartidningen 2007-10-09 nummer 41
Sekundär kortisolsvikt – ett underdiagnostiserat tillstånd.
Behandling med 15 mg prednisolon eller mer om dagen i 3 veckor [19, 20] kan ge kortisolsvikt. Högdosbehandling med 25 mg prednison 2 gånger om dagen i mer än 5 dagar kan räcka för att riskera hämning i HPA-axeln [21], och även vid en så låg underhållsdos som 5 mg prednisolon kan svikt ses [22]. Det oförutsägbara i detta illustreras av en undersökning bland 75 patienter som…..
Läs mer här:
Läkartidningen
Ladda ner Svenska Addisonföreningens broschyr!
addisonbroschyr
Läs Svenska Addisonföreningens artikel om vården!
Lever farligt
Läs viktig artikel om binjurebarksinsufficiens här!
Läs mer här!
Detta är information från Svenska Addisonföreningen. Faktagranskat av endokrinolog Jan Calissendorff.
Glöm inte att ladda ner vår Addison Guide App för IPhone och Androids!
Läs några viktiga artiklar som varit införda i Läkartidningen här:
Nationellt kort
Natrium
TSHGravid